Sonographische Untersuchung der fetalen Nackentransparenz (NT) – Ersttrimester-Screening
Die Wahrscheinlichkeit, ein Kind mit Trisomie 21 (Down-Syndrom) zu bekommen, steigt mit zunehmendem Alter der Mutter.
Bei einer Trisomie 21 besteht eine krankhafte Chromosomenveränderung des Kindes, bei der das gesamte 21. Chromosom oder Teile davon dreifach (Trisomie) vorliegen. Neben für dieses Syndrom als typisch geltenden körperlichen Merkmalen sind in der Regel die kognitiven Fähigkeiten des betroffenen Menschen beeinträchtigt. Deshalb wird allen Frauen über 35 Jahre eine Pränataldiagnostik, das heißt eine Pränataldiagnostik (vorgeburtliche Diagnostik des ungeborenen Kindes), empfohlen.
Der nichtinvasive molekularbiologische Bluttest (NIPT) zur Pränataldiagnostik auf Trisomien erübrigt nicht die Pränataldiagnostik per Ultraschall:
Beachte: 90 Prozent der fetalen oder kindlichen Fehlbildungen sind gar nicht chromosomalen Ursprungs.
Beurteilbare Strukturen:
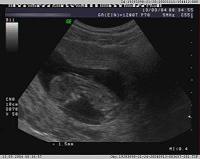
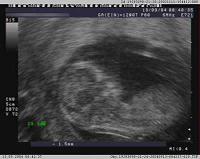
- Nackentransparenz (NT): Die Dicke der Nackenfalte des Fetus, die als Indikator für chromosomale Anomalien dient.
- Fetale Anatomie: Beurteilung der Entwicklung des Gehirns, der Wirbelsäule, des Herzens, der Gliedmaßen und anderer Organe zur Früherkennung von Fehlbildungen.
- Herzstruktur und -funktion: Speziell bei Verdacht auf Herzfehler werden die Kammergrößen, die Struktur der Herzscheidewände und die Funktion der Herzklappen beurteilt.
- Plazenta (Mutterkuchen): Lage, Struktur und Reifegrad der Plazenta sowie die Plazentalokalisation.
- Fruchtwassermenge: Beurteilung der Fruchtwassermenge als Indikator für die fetale Gesundheit.
Die Messung der Nackentransparenz (NT) (engl: nuchal translucency; umgangssprachlich: Nackenfaltenmessung) im Rahmen des Ersttrimester-Screenings (ETS; First-Trimester-Screening; ETT, Ersttrimester-Test) ermöglicht es, in Kombination mit anderen Parametern (s. u.), für jede Patientin ein individuelles Erkrankungsrisiko für die fetalen Trisomien 21, 18 und 13 zu ermitteln. Dieses kann unter Umständen niedriger liegen als das Risiko, das allein aufgrund des Alters besteht. Dies kann so die Entscheidung für oder gegen weitergehende invasive, wie beispielsweise eine Fruchtwasseruntersuchung (Amniozentese), Untersuchungen erleichtern.
Beachte: Die NT-Messung ist ein unspezifischer Marker für fetale Aneuploidien und zahlreiche genetische und nichtgenetische Erkrankungen im ersten Trimenon (Schwangerschaftsdrittel).
Bei einer Aneuploidie weisen Zellen numerische Aberrationen (zahlenmäßige Abweichungen) ihres ansonsten diploiden Chromosomensatzes (zweifachen Chromosomensatz) auf.
Indikationen (Anwendungsgebiete)
- Alter über 35 Jahre
- Kind mit Trisomie 21 (Down-Syndrom) in der Familie
- Kind mit Vitien (Herzfehler) in der Familie
- Mehrlingsschwangerschaften
- Diabetes mellitus
- Gestationsdiabetes (Schwangerschaftsdiabetes)
- Mütterliche Stoffwechselerkrankungen
- Drogen- und Medikamentenabhängigkeit
- Alkoholabusus
- Infektionen oder Röntgenuntersuchungen in der frühen Schwangerschaft
- Chemikalienkontakt
- Ungeklärte Todesfälle bei Neugeborenen in der Familie des Vaters oder der Schwangeren
- Ehen innerhalb der Verwandtschaft
Vor der Untersuchung:
- Aufklärung und Beratung: Über die Methoden, Risiken und mögliche Konsequenzen der Untersuchung.
- Feststellung von Risikofaktoren: Alter der Mutter, Familienanamnese von genetischen Erkrankungen, frühere Schwangerschaften mit Anomalien.
- Entscheidung für die Untersuchung: Basierend auf individuellem Risiko und Wunsch der werdenden Eltern.
Das Verfahren
Mittels Ultraschall wird in der 10.-14. Schwangerschaftswoche die Nackenfaltendicke beim Fetus beurteilt. Spezielle Computerprogramme errechnen aus der Nackenfaltendicke, der Schwangerschaftswoche, der Scheitel-Steiß-Länge (SSL; engl: crown-rump-length, CRL) und dem Alter der Mutter das individuelle Erkrankungsrisiko für die fetalen Trisomien 21, 18 und 13. Durch die Kombination mit laborchemischen Untersuchungen – Messung des Schwangerschaftshormons β-hCG und von Schwangerschaftsprotein PAPP-A (Pregnancy Associated Plasma Protein A) – kann die Genauigkeit des Tests noch verbessert werden.
Die Untersuchung der fetalen Nackentransparenz ist relativ zuverlässig für die Diagnose Morbus Down. Selten werden falsch-positive Diagnosen (3,5 %) gestellt. Wenn ein niedrigeres Risiko als altersentsprechend ermittelt wird, kann ggf. auf invasive Untersuchungen verzichtet werden. Das Für und Wider einer invasiven Diagnostik muss allerdings ärztlicherseits dem Patienten detailliert dargestellt werden.
Weitere mögliche Ursachen für eine erhöhte fetale Nackentransparenz sind:
- Aortenisthmusstenose (Gefäßmissbildung: Einengung der Aorta (Hauptschlagader) im Bereich des Aortenbogens)
- fetale kardiale Dysfunktion (Fehlfunktion des Herzens)
- venöse (venenbedingte) Stauung im Kopf-Halsbereich (z. B. durch Hiatushernie (Zwerchfellhernie), Verkürzung der Rippen bei Skelettdysplasien/Entwicklungsstörungen des Knorpel- bzw. Knochengewebes)
Neben der Bestimmung der fetalen Nackentransparenz kann zugleich ein frühes Screening auf fetale Fehlbildungen erfolgen. Fehlbildungen wie Akranie (Missbildung mit vollständigem Fehlen des Schädels und des Gehirns), Anenzephalie (fehlender Verschluss der Schädeldecke, zudem fehlen in unterschiedlichem Umfang Teile des knöchernen Schädeldaches, der Hirnhäute, der Kopfhaut und des Gehirns), alobäre Holoprosenzephalie (HPE; Fehlbildung im Bereich des Vorderhirns und des Gesichts), Ectopia cordis (Herz befindet sich außerhalb des Brustkorbs), große Omphalozele (Nabelschnurbruch (Nabelschnurhernie) mit der Folge der Verlagerung einiger Bauchorgane nach außen (physiologischer Nabelbruch) durch die Bauchwand des ungeborenen Kindes), große Gastroschisis (Bauchwanddefekt seitlich rechts des Nabels) und Megazystis (auffällig große Harnblase) können beim Ersttrimesterscreening zu 100 Prozent entdeckt werden.
Hinweis: Das frühe Screening auf fetale Missbildungen setzt ein hochauflösendes Ultraschallgerät und einen erfahrenen Untersucher voraus.
Risikobeurteilung – Handlungsalgorithmus: Messung der Nackentransparenz [3]
| Niedriges Risiko (z. B. NT < 95. Perzentile |
Intermediäres Risiko (z. B. 1.100 - 1:1.000 |
Hohes Risiko (NT > 3,5 mm |
| fFD, Echo gewünscht oder indziert? |
fFD und Echo | fFD und Echo |
| Falls nein: NIPT gewünscht? Empfehlung/Angebot NIPT |
Falls unauffällig: Empfehlung/Angebot NIPT Falls auffällig: Weitere Entscheidungen in Abhängigkeit von Hinweisen auf ungünstiges Outcome |
Weitere Entscheidungen in Abhängigkeit von Hinweisen auf ungünstiges Outcome |
Legende
- (f)FD: Feindiagnostik
- Echo: fetale Echokardiographie
- NIPT: Nicht-invasiver Pränataltest; hier als: molekulargenetischer Bluttest zum Nachweis zellfreier DNA
Weitere Hinweise
- Zur Erkennung der häufigen Chromosomenanomalien (Trisomie 13, 18 und 21) ist der NIPT (Nicht-invasiver Pränataltest; hier als: molekulargenetischer Bluttest zum Nachweis zellfreier DNA) dem Erstrimester-Screening (ETS) deutlich überlegen [1].
Beachte: Ein NIPT ist keine sinnvolle Untersuchung bei fetalen Fehlbildungen oder stark erhöhter NT (z. B. über 3,5 mm). Sie erlaubt lediglich zuverlässige Aussagen zur Wahrscheinlichkeit einer Trisomie 21, 18 oder 13 [Leitlinien: 1] - Der Nachweis von Nackensepten deutet unabhängig von der Faltendicke auf Chromosomen-Anomalien hin. In einer Studie zeigte eine Auswertung dieses Sachverhaltes, dass bei septierten Nackenfalten ein rund 40-fach höheres Risiko für Chromosomen-Anomalien vorliegt als bei nicht gekammerten Falten [2].
- Fazit: Zur Beurteilung einer Frühschwangerschaft sollte weiterhin das Ersttrimester-Screening durchgeführt werden. Jede Schwangere sollte allerdings auch von der exzellenten Testqualität molekulargenetischer Bluttests (zellfreie DNA; cfDNA; z. B. NIPT, Praenatest) profitieren.
Nach der Untersuchung
- Befundmitteilung: Sofortige oder zeitnahe Mitteilung der Ergebnisse an die werdende Mutter/das Paar.
- Beratung: Detaillierte Erläuterung der Befunde, einschließlich der Bedeutung von Normal- und Pathologiebefunden.
- Weiteres Vorgehen: Bei Auffälligkeiten Diskussion über mögliche weiterführende diagnostische Maßnahmen (z. B. Amniozentese (Fruchtwasseruntersuchung), Chorionzottenbiopsie) und Beratung über die damit verbundenen Risiken und Vorteile.
- Psychologische Unterstützung: Angebot von psychologischer Betreuung bei belastenden Befunden oder zur Entscheidungsfindung bei weiterführenden Maßnahmen.
Ihr Nutzen
Der größte Vorteil liegt darin, dass die Ultraschalluntersuchung für Mutter und Kind völlig ungefährlich ist. Invasive Methoden, das heißt eingreifende Untersuchungsmethoden wie die Fruchtwasseruntersuchung und die Chorionzottenbiopsie, haben immer ein geringes Risiko für einen Abort (Fehlgeburt).
Die Untersuchung der fetalen Nackentransparenz ist relativ zuverlässig für die Diagnose Morbus Down. Selten werden falsch-positive Diagnosen gestellt, das heißt, die Diagnose Morbus Down würde durch nachfolgende Untersuchungen nicht bestätigt. Wenn ein niedrigeres Risiko als altersentsprechend ermittelt wird, kann auf invasive Untersuchungen verzichtet werden.
Deshalb ist diese Methode vor allem für Frauen über 35 Jahre sehr empfehlenswert.
Die Ultraschalluntersuchung der fetalen Nackentransparenz ist eine risikolose und sichere Methode, das individuelle Risiko für ein Morbus Down krankes Kind zu minimieren.
Die Untersuchung der Nackentransparenz ist somit eine unerlässliche Diagnostik für die Gesundheit Ihres ungeborenen Kindes.
Literatur
- Norton ME et al.: Cell-free DNA analysis for noninvasive examination of trisomy. N Engl J Med, 2015. 372(17): 1589-97
- Mack LM et al.: Are First Trimester Nuchal Septations Independent Risk Factors for Chromosomal Anomalies? J UltrasoundMed 2017;36:155-161. doi: 10.7863/ultra.16.01066
- Schröer A: Handlungsalgorithmus: Messung der Nackentransparenz. Der Gynäkologe 2021; 4
Leitlinien
- Kozlowski P, Burkhardt T, Gembruch U, Gonser M, Kähler C, Kagan KO, von Kaisenberg C, Klaritsch P, Merz E, Steiner H, Tercanli S, Vetter K, Schramm T (2019) DEGUM, ÖGUM, SGUM and FMF Germany recommendations for the implementation of first-trimester screening, detailed ultrasound, cell-free DNA screening and diagnostic procedures. Ultraschall Med 40(2):176-193. doi: 10.1055/a-0631-8898. Epub 2018 Jul 12.
- S2e-Leitlinie: Ersttrimester Diagnostik und Therapie @ 11-13+6 Schwangerschaftswochen. (AWMF-Registernummer: 085 - 002), Januar 2024 Kurzfassung Langfassung