Dünnschichtzytologie
Dünnschichtzytologie (Verfahren mit Aufbereitung der Zellprobe in Flüssigkeit) ist ein flüssigkeitsbasiertes zytologisches Aufbereitungsverfahren der Cervixzytologie (Gebärmutterhals-Zelluntersuchung). Es dient der mikroskopischen Beurteilung exfoliierter Zellen aus der Transformationszone (Übergangsbereich) der Cervix uteri (Gebärmutterhals) zur Früherkennung zervikaler intraepithelialer Läsionen (oberflächliche Zellveränderungen) und des Zervixkarzinoms (Gebärmutterhalskrebs) sowie zur Abklärungsdiagnostik auffälliger Screeningbefunde.
Synonyme
- Flüssigkeitsbasierte Zytologie
- Liquid-based cytology (LBC)
- Thin-layer cytology
- Dünnschichtpräparation
- Monolayer-Zytologie
Das Verfahren
- Benötigtes Material
- Cervixabstrich (Abstrich vom Gebärmutterhals) aus der Transformationszone mit Cervixbürste/Besen oder kombinierter Entnahmehilfe
- Fixier- und Transportmedium des jeweiligen Dünnschichtsystems
- Objektträger für die laborseitige Präparation
- Vorbereitung des Patienten
- Möglichst keine intravaginalen Medikamente, Cremes oder Gleitmittel in den 24-48 Stunden vor der Entnahme
- Möglichst keine Entnahme während starker Menstruationsblutung (Regelblutung)
- Bei entzündlichen oder atrophischen Veränderungen (Gewebeschwund) ist die Befundinterpretation erschwert; die klinische Situation ist auf dem Anforderungsschein anzugeben
- Störfaktoren
- Unzureichende Erfassung der Transformationszone
- Geringe Zellzahl oder unzureichende Zellkonservierung
- Störender Blut-, Entzündungs- oder Schleimhintergrund, auch wenn dieser im Dünnschichtverfahren häufig reduziert ist
- Ausgeprägte Atrophie, posttherapeutische Veränderungen, Strahlenveränderungen
- Fehlende oder unvollständige klinische Angaben, z. B. Vorbefunde, Schwangerschaft, postmenopausaler Status, Voroperationen an der Cervix (Gebärmutterhals)
- Methode
- Nach Entnahme wird das Zellmaterial nicht direkt auf einen Objektträger ausgestrichen, sondern in ein flüssiges Konservierungsmedium überführt
- Im Labor erfolgt eine standardisierte Aufbereitung mit Reduktion störender Bestandteile und Herstellung eines definierten Zellrasens auf dem Objektträger
- Anschließend erfolgt in der Regel die Färbung nach Papanicolaou und die mikroskopische Beurteilung
- Je nach System kommen insbesondere Membranfilter- oder Dichtegradienten-/Sedimentationsverfahren zum Einsatz
- Aus demselben Probenmaterial können zusätzlich molekulare Untersuchungen, insbesondere HPV-Tests, durchgeführt werden
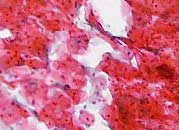
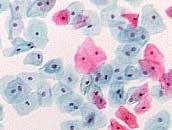
Herkömmliche Abstrichmethode Dünnschichtzytologie
Normbereiche (je nach Labor)
| Subgruppe | Referenzbereich |
| Zervixzytologie | Kein numerischer Normbereich; Beurteilung anhand standardisierter zytologischer Befundkategorien |
| Unauffälliger Screeningbefund | Münchner Nomenklatur III Gruppe I |
| Unzureichendes Material | Münchner Nomenklatur III Gruppe 0 |
Normbereiche sind methoden- und laborabhängig.
Indikationen
- Primäres Zervixkarzinom-Screening
- 20-34 Jahre - jährliche zytologische Untersuchung
- ab 35 Jahre - Ko-Test aus Zytologie und HPV-Test alle 3 Jahre
- Abklärungsdiagnostik bei auffälligem zytologischen und/oder HPV-Befund
- Verlaufskontrolle nach vorausgegangenen Dysplasien (Gewebeveränderungen) oder nach therapeutischen Maßnahmen an der Cervix im kurativen Setting
- Ergänzende Präparation, wenn aus derselben Probe zytologische und molekulare Zusatzuntersuchungen erfolgen sollen, insbesondere HPV-Testung
Interpretation
- Unauffälliger Befund
- Spricht gegen aktuell nachweisbare relevante zytologische Auffälligkeiten
- Schließt eine HPV-Infektion oder eine sich entwickelnde Läsion nicht mit absoluter Sicherheit aus
- Gruppe 0
- Material unzureichend; Wiederholung erforderlich
- Gruppe II
- Befunde mit eingeschränkt protektivem Wert; das weitere Vorgehen richtet sich nach Subgruppe, klinischem Kontext und Screeningalgorithmus
- Gruppe III
- Unklare oder zweifelhafte Befunde; in der Regel abklärungsbedürftig
- Gruppe IIID
- Dysplasiebefunde mit größerer Regressionsneigung
- IIID1 entspricht typischerweise niedriggradigen, IIID2 häufiger höhergradigen intraepithelialen Veränderungen
- Gruppe IV
- Unmittelbare Vorstufen eines invasiven Karzinoms; zeitnahe histologische Sicherung (feingewebliche Bestätigung) und Therapieplanung erforderlich
- Gruppe V
- Malignitätsverdacht (Verdacht auf Bösartigkeit) beziehungsweise Nachweis zytologischer Kriterien eines Malignoms (bösartigen Tumors); weiterführende Diagnostik mit Histologie (feingeweblicher Untersuchung) und onkologischer (krebsmedizinischer) Therapieplanung erforderlich
- Atypische Drüsenzellen
- Besondere klinische Relevanz, da sie mit einem erhöhten Risiko relevanter zervikaler oder endometrialer (die Gebärmutterschleimhaut betreffenden) Pathologie (krankhaften Veränderung) assoziiert sind
- Die Abklärung muss strukturiert und vollständig erfolgen
Befundkategorien
- Beurteilungssystem
- Die Befundung der Zervixzytologie erfolgt in Deutschland nach der Münchner Nomenklatur III
- Im internationalen Kontext wird ergänzend häufig auf das Bethesda-System Bezug genommen
| Gruppe | Definition | Empfehlungen | Korrelat im Bethesda-System |
| 0 | Unzureichendes Material | Abstrichwiederholung | Unsatisfactory for evaluation |
| I | Unauffällige und unverdächtige Befunde | Abstrich im Vorsorgeintervall | NILM |
| II-a | Unauffällige Befunde bei auffälliger Anamnese | Ggf. zytologische Kontrolle unter Berücksichtigung der Anamnese und des klinischen Befundes | NILM |
| II-p | Plattenepithelzellen mit geringergradigen Kernveränderungen geringer als bei CIN 1, auch mit koilozytärem Zytoplasma/Parakeratose | Ggf. zytologische Kontrolle; in besonderen Fällen additive Methoden und/oder Kolposkopie | ASC-US |
| II-g | Zervikale Drüsenzellen mit Anomalien über das Spektrum reaktiver Veränderungen hinaus | Ggf. zytologische Kontrolle; in besonderen Fällen additive Methoden und/oder Kolposkopie | AGC endocervical NOS |
| II-e | Endometriumzellen bei Frauen > 40. Lebensjahr in der zweiten Zyklushälfte | Klinische Kontrolle unter Berücksichtigung von Anamnese und klinischem Befund | Endometrial cells |
| III-p | CIN 2/CIN 3/Plattenepithelkarzinom nicht auszuschließen | Differentialkolposkopie, ggf. additive Methoden | ASC-H |
| III-g | Ausgeprägte Atypien des Drüsenepithels, Adenocarcinoma in situ/invasives Adenokarzinom nicht auszuschließen | Differentialkolposkopie, ggf. additive Methoden | AGC favor neoplastic |
| III-e | Abnorme endometriale Zellen, insbesondere postmenopausal | Weiterführende klinische Diagnostik, ggf. mit histologischer Klärung | AGC endometrial |
| III-x | Zweifelhafte Drüsenzellen ungewissen Ursprungs | Weiterführende Diagnostik, ggf. additive Methoden/Differentialkolposkopie | AGC favor neoplastic |
| IIID1 | Zellbild einer leichten Dysplasie analog CIN 1 | Zytologische Kontrolle, bei Persistenz weiterführende Abklärung | LSIL |
| IIID2 | Zellbild einer mäßigen Dysplasie analog CIN 2 | Zytologische Kontrolle, bei Persistenz Differentialkolposkopie | HSIL |
| IVa-p | Zellbild einer schweren Dysplasie/eines Carcinoma in situ analog CIN 3 | Differentialkolposkopie und Therapie | HSIL |
| IVa-g | Zellbild eines Adenocarcinoma in situ | Differentialkolposkopie und Therapie | AIS |
| IVb-p | Zellbild einer CIN 3, Invasion nicht auszuschließen | Differentialkolposkopie, histologische Sicherung und Therapieplanung | HSIL with features suspicious for invasion |
| IVb-g | Zellbild eines Adenocarcinoma in situ, Invasion nicht auszuschließen | Differentialkolposkopie, histologische Sicherung und Therapieplanung | AIS with features suspicious for invasion |
| V-p | Plattenepithelkarzinom | Weiterführende Diagnostik mit Histologie und Therapie | Squamous cell carcinoma |
| V-g | Endozervikales Adenokarzinom | Weiterführende Diagnostik mit Histologie und Therapie | Endocervical adenocarcinoma |
| V-e | Endometriales Adenokarzinom | Weiterführende Diagnostik mit Histologie und Therapie | Endometrial adenocarcinoma |
| V-x | Andere Malignome, auch unklaren Ursprungs | Weiterführende Diagnostik mit Histologie und Therapie | Other malignant neoplasms |
Weiterführende Diagnostik
- HPV-Testung aus demselben Probenmaterial bei geeigneter klinischer Fragestellung
- Kolposkopie (Betrachtung des Gebärmutterhalses mit Lupenmikroskop) mit gezielter Biopsie (Gewebeprobe) bei abklärungsbedürftigen Befunden
- Endozervikale Diagnostik (Diagnostik des Gebärmutterhalskanals), ggf. endometriale Diagnostik bei Drüsenzellauffälligkeiten oder entsprechender klinischer Konstellation
- Histologische Sicherung bei hochgradigen Befunden oder Malignitätsverdacht
- Kurative Nachsorge nach Konisation (kegelförmiger Entfernung von Gewebe am Gebärmutterhals) oder anderer Therapie, getrennt vom präventiven Screening
Klinische Hinweise
- Die Dünnschichtzytologie ist der konventionellen Zytologie im deutschen Screening nicht generell überlegen, bietet jedoch praktische Vorteile hinsichtlich Standardisierung, Präparatequalität und Zusatztestung aus derselben Probe
- Für die Befundsicherheit entscheidend bleiben eine adäquate Entnahme aus der Transformationszone, standardisierte Laborprozesse und die qualitätsgesicherte Befundung nach Münchner Nomenklatur III
- Eine unauffällige Zytologie schließt eine relevante Läsion nicht mit absoluter Sicherheit aus und ersetzt bei entsprechender Konstellation nicht die leitliniengerechte Kolposkopie oder Histologie
- Atypische Drüsenzellen sind klinisch besonders relevant und bedürfen einer strukturierten weiteren Abklärung
Diagnostisches Prozedere bei auffälliger Zytologie
- Das weitere Vorgehen richtet sich nach Alter, zytologischer Befundkategorie nach Münchner Nomenklatur III und gegebenenfalls dem Ergebnis der HPV-Testung.
- Bei geringgradigen Auffälligkeiten ist nicht in jedem Fall sofort eine Kolposkopie erforderlich; je nach Konstellation erfolgen zunächst Kontrollzytologie und/oder HPV-basierte Abklärung.
- Bei hochgradigen zytologischen Auffälligkeiten ist eine zeitnahe Abklärungskolposkopie mit gezielter Biopsie erforderlich.
- Bei histologisch gesicherter hochgradiger intraepithelialer Läsion erfolgt die weitere Therapie leitliniengerecht, häufig exzisional (herausschneidend).
- Bei Verdacht auf invasive Erkrankung sind histologische Sicherung, Stadienabklärung und onkologisches Therapiekonzept erforderlich.
Weitere Hinweise
- Atypische Drüsenzellen (AGC) sind klinisch besonders relevant und mit einem erhöhten Risiko für präinvasive (noch nicht in tiefere Gewebe eingedrungene) oder invasive zervikale beziehungsweise endometriale Läsionen assoziiert.
- Die Abklärung sollte strukturiert und vollständig erfolgen und kann Kolposkopie, endozervikale sowie gegebenenfalls endometriale Diagnostik umfassen.
- Die zervikale Krebsfrüherkennung senkt Inzidenz (Neuerkrankungshäufigkeit) und Mortalität (Sterblichkeit) des Zervixkarzinoms.
Literatur
- Hellfritsch J, Panzer M, Wagner S, Grohmann M. First Results for the Evaluation of the Cervical Cancer Screening Carried Out in 2021 and 2022 in the Context of the Organized Cancer Screening Program (oKFE): Part 1 - Primary Screening. Geburtshilfe Frauenheilkd. 2025;85(4):417-433. https://doi.org/10.1055/a-2502-6915
- Koyanagi T, Fujiwara H, Yamamoto K, Suzuki M, Kakizoe T. Cervical cancer screening efficacy using SurePath, ThinPrep and conventional cytology: A large data set analysis from the Japan Cancer Society. Cytopathology. 2024;35(6):770-775. https://doi.org/10.1111/cyt.13431
- Nayak SS, Dutta A, Khedkar R, Roy S. Liquid-Based Cervical Cytology: Monitoring the Laboratory Quality Indicators. J Cytol. 2024;41(1):1-7. https://doi.org/10.4103/joc.joc_112_23
- Goetz LH, Evans HL, Lin DI et al.: Atypical glandular cells in Pap tests: cytology-histology correlation and risk assessment with human papillomavirus status. J Am Soc Cytopathol. 2024;13(3):150-158. https://doi.org/10.1016/j.jasc.2024.01.004
- Li J, Zhao Y, Deng X et al.: Screening Methods for Cervical Cancer. ChemMedChem. 2024;19(16):e202400021. https://doi.org/10.1002/cmdc.202400021
- Malinowski DP, Prathiba D, Lim S et al.: BD SurePath Direct to Slide (DTS) cervical cytology: Migrating the benefits of liquid-based cytology to low-resource settings. Am J Clin Pathol. 2024;162(6):559-569. https://doi.org/10.1093/ajcp/aqae068
Leitlinien
- S3-Leitlinie: Prävention des Zervixkarzinoms. (AWMF-Registernummer: 015 - 027OL), März 2020 Langfassung
- Gemeinsamer Bundesausschuss (G-BA). Programm zur Früherkennung von Gebärmutterhalskrebs, aktuelle Programminformation.
- Kassenärztliche Bundesvereinigung (KBV). Gebärmutterhalskrebs-Früherkennung sowie Qualitätssicherungsvereinbarung Zervix-Zytologie, aktuelle Fassung.